Die gastroösophageale Refluxkrankheit GERD ist ein zu starker Rückfluss von Magensaft in die Speiseröhre – Sodbrennen und saures Aufstoßen sind typische Symptome.
Die gastroösophageale Refluxkrankheit (GERD) mit quälendem Sodbrennen trat während der vergangenen Jahrzehnte in den meisten Industrienationen deutlich häufiger auf. Große epidemiologische Studien zeigen, dass etwa 20% der Erwachsenen regelmäßig unter Refluxsymptomen leiden. Das führt häufig zu einer deutlichen Einschränkung der Lebensqualität führt. Das typische GERD-Symptom ist jedenfalls Sodbrennen. Dazu kommt es meist 30 bis 60 Minuten nach den Mahlzeiten sowie beim Liegen.
Die statistischen Zahlen kann man aber lediglich als grobe Schätzungen werten. Denn die zugrundeliegenden Studien erfassen das Vorhandensein von Refluxsymptomen meist nur durch Selbsteinschätzung der Patienten. Und meist bestand keine einheitliche Definition der GERD. Warum die GERD häufiger auftritt, erklärt man allgemein durch den veränderten Lebensstil (siehe unten).
Entstehung der GERD
Die Ursache der GERD ist meist multifaktoriell, jedoch stellen Motilitätsstörungen des unteren Ösophagussphinkters – „transiente Relaxationsstörungen des unteren Ösophagussphinkters“ – den wichtigsten Pathomechanismus dar.
Weitere Faktoren, die zur Pathogenese der GERD beitragen, sind: Verminderung der Peristaltik im Ösophagus, Hiatushernie, Adipositas, verzögerte Magenentleerung, Beeinträchtigung der Funktion der unteren Ösophagussphinkters durch Medikamente u.a.
Sodbrennen und andere Beschwerden der GERD-Refluxkrankheit
Zu den typischen Symptomen einer GERD zählen Sodbrennen, saures Aufstoßen und Regurgitation von Mageninhalt. Nur bei etwa 20% bis 50% aller Patienten, die eine typische klinische Symptomatik aufweisen, führt der gastroösophageale Reflux zu einer Entzündung im distalen Ösophagus-Segment, sodass endoskopisch eine Refluxösophagitis (erosive reflux disease; ERD) fassbar ist.
Bei den verbleibenden Patienten ist die Gastroskopie unauffällig, insbesondere finden sich keine für eine Refluxösophagitis typischen Erosionen im Ösophagus.
Eine GERD, die nicht zur Refluxösophagitis führt, wird auch als NERD-Refluxkrankheit (non erosive reflux disease) bezeichnet. Interessanter Weise zeigten große Studien, dass zwischen der vom Patienten wahrgenommenen Intensität der klinischen Symptome und dem Schweregrad der entzündlichen Veränderungen in der Speiseröhre nur eine sehr schlechte Korrelation besteht. Dies bedeutet, dass auf klinischer Basis nicht zwischen ERD und NERD unterschieden werden kann.
Komplikationen und atypische Symptome
Als Komplikation einer GERD können im Bereich des Ösophagus Blutungen, Stenosen sowie ein Barrett-Ösophagus auftreten. Stenosen können Schluckstörungen verursachen und wiederholte endoskopische Bougierungen oder Dilatationen – in Einzelfällen auch eine chirurgische Therapie – notwendig machen. Die Problematik des Barrett-Ösophagus wird weiter unten diskutiert.
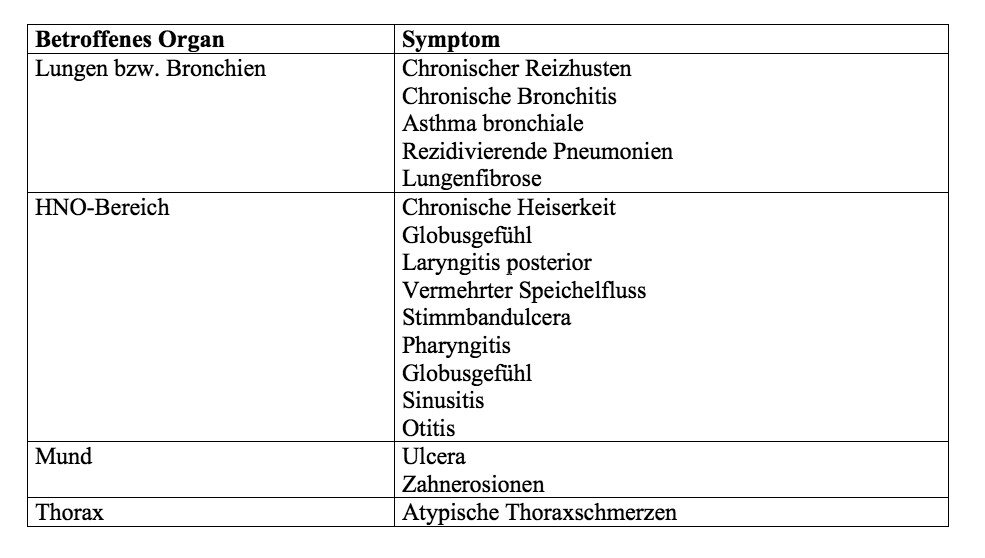
Eine GERD führt jedoch keineswegs immer zu der oben genannten typischen klinischen Symptomatik, sondern kann auch „atypische“ extraösophageale Symptome verursachen, die in Tabelle 1 zusammengefasst sind.
Bei der Abklärung dieser in Tabelle 1 angeführten Krankheitsbilder sollte daher immer auch eine GERD in die differentialdiagnostischen Überlegungen miteinbezogen werden.
Diagnostische Abklärung
Im Grunde genommen wäre es wünschenswert, bei jedem Patienten mit Refluxbeschwerden eine Gastroskopie durchzuführen. Denn damit könnte man den Schweregrad der Erkrankung bestimmen und das Vorliegen eines Barrett-Ösophagus ausschließen.
Da aber sehr viele Menschen in der Bevölkerung an GERD-Symptomen leiden, ist diese Strategie jedoch unrealistisch. Es ist auch nicht wirklich begründet. Denn es gibt keine Studien, die zeigen, dass es dadurch zu einer deutlichen klinischen Verbesserung kommt.
Bei Patienten ohne Alarmsymptome wie Dysphagie, Gewichtsverlust, Blutung oder Anämie ist es daher zulässig, zunächst auf eine Gastroskopie zu verzichten. Und stattdessen startet man eine Probetherapie mit einem Protonenpumpenhemmer (PPI) in Standarddosis. Und zwar erfolgt das über einen Zeitraum von 2 bis 4 Wochen.
Wenn die PPI-Probetherapie die Refluxsymptome rasch verschwinden lässt, dann kann man nachträglich die Diagnose gastroösophageale Refluxkrankheit GERD stellen.
Patienten, die nach einer solchen Probetherapie nicht beschwerdefrei sind, Patienten bei welchen die Beschwerden schon sehr lange bestehen oder bei denen die Symptome nach erfolgreicher Therapie wieder auftreten sowie Patienten mit den erwähnten Alarmsymptomen (siehe oben) sollten unverzüglich zu einer Gastroskopie überwiesen werden.
Es ist zu bedenken, dass auch andere Erkrankungen – wie eosinophile Ösophagitis oder Achalasie – ähnliche Symptome wie eine GERD verursachen können. Besteht der Verdacht auf eine dieser Erkrankungen sollte ebenfalls eine weitere Abklärung veranlasst werden.
Bei klinisch unklaren Fällen (insbesondere bei extraösophagealer Symptomatik – siehe Tabelle 1 – wenn gezeigt werden soll, dass die bestehenden klinischen Symptome tatsächlich durch eine GERD verursacht werden) kann die Diagnose einer GERD mittels 24-Stunden-pH-Metrie gesichert werden.
Studien haben gezeigt, dass die Symptome einer GERD nicht immer durch sauren Reflux verursacht werden, sondern dass bei manchen Patienten auch neutraler oder alkalischer Reflux Beschwerden auslösen kann. Ein solcher nicht-saurer Reflux wird mit der konventionellen pH-Metrie nicht erfasst. Mittels der modernen Methode der Impedanz-Messung kann jedoch auch neutraler oder alkalischer Reflux detektiert werden.
Gastroösophageale Refluxkrankheit behandeln
Für die GERD stehen prinzipiell zwei Therapiekonzepte zur Verfügung. Das ist einerseits die konservative Therapie mit säuresupprimierenden Medikamenten wie beispielsweise Antazida, Protonenpumpenhemmer und H2-Blocker. Und andererseits gibt es die chirurgische Therapie mittels laparoskopischer Fundoplicatio. Zusätzlich beginnen sich moderne endoskopische Verfahren zu etablieren.
Jede Behandlung sollten die Patienten mit einer Änderung des Lebensstils begleiten. Bei der Komedikation sollte man – wenn möglich – refluxfördernde Substanzen vermeiden.
Den Lebensstil ändern
Rauchen und Fettleibigkeit (Adipositas) sind wichtige Risikofaktoren für Sodbrennen und eine GERD. Den Betroffenen sollten Ärzte daher eine Gewichtsreduktion sowie der Verzicht aufs Rauchen empfehlen.
Nahrungsmittel, die das Auftreten von Reflux begünstigen wie Kaffee, Alkohol, Schokolade oder fette Speisen, sollten vermieden werden. Nach dem Essen sollte man 2 bis 3 Stunden lang keine liegende Position einnehmen. Denn aufgrund der Schwerkraft tritt im Liegen Sodbrennen und Beschwerden der Refluxkrankheit GERD dann eher auf als im Stehen oder im Sitzen.
Auf Spätmahlzeiten sollte verzichtet werden und die Verteilung der Nahrung auf mehrere kleine Mahlzeiten ist zu empfehlen.
Medikamente, die die gastroösophageale Refluxkrankheit begünstigen
Zahlreiche Medikamente – wie beispielsweise Calciumkanalblocker – können durch eine Beeinträchtigung der Funktion des unteren Ösophagussphinkters das Auftreten eines gastroösophagealen Refluxes begünstigen. Bei allen Patienten mit GERD sollte der Arzt deshalb die laufende Medikation kritisch überprüfen. Und Medikamente, die die Refluxkrankheit fördern, sollte man möglichst mit Medikamente ersetzen, die den unteren Ösophagussphinkter nicht beeinflussen.
Medikamente bei GERD – für die gastroösophageale Refluxkrankheit
Derzeit ist eine Normalisierung der gestörten Funktion des unteren Ösophagussphinkters mit Medikamenten nicht möglich. Die gastroösophageale Refluxkrankheit behandelt man mit Gabe säuresuppressiver Substanzen.
Zahlreiche Studien – darunter auch eine große Metaanalyse, die 136 randomisierte Studien mit über 35.000 Patienten einbezog – zeigten klar, dass Protonenpumpenhemmer den H2-Blockern bei der Therapie der GERD klar überlegen sind. Beim Management der GERD muss zwischen der Akuttherapie und der Rezidivprophylaxe (bzw. Remissionserhaltung) unterschieden werden.
Akuttherapie der GERD
Durch die Gabe von einem Protonenpumpenhemmer kann man bei fast allen Patienten eine rasche Symptomkontrolle erreichen. Zudem kann man eine eventuell vorhandene Refluxösophagitis zur Abheilung bringen. All das verbessert die Lebensqualität.
Im Rahmen der Akuttherapie wird meist ein Protonenpumpenhemmer in Standarddosis über 8 Wochen verabreicht. Bei schwerer Refluxösophagitis oder bei unbefriedigendem Ansprechen kann eine Steigerung der Dosis (etwa morgens und abends eine Standarddosis) und/oder eine Verlängerung der Therapiedauer notwendig sein.
Die Wirkungsunterschiede zwischen den einzelnen Protonenpumpenhemmer sind nur sehr gering. Deswegen ist es für die Mehrzahl der Patienten relativ egal, welchen Protonenpumpenhemmer sie bekommen.
Die klinische Erfahrung zeigt jedoch, dass es sehr wohl Patienten gibt, die glaubhaft versichern, dass sie einzelne Protonenpumpenhemmer sehr gut vertragen während sie auf andere Nebenwirkungen wie Durchfälle, Blähungen oder Übelkeit entwickeln.
Im Grunde genommen ist die Ursache völlig unklar, warum manche Patienten einzelne Protonenpumpenhemmer besser als andere vertragen. Dazu muss man auch die Beobachtungen der Patienten ernst nehmen.
Bei unbefriedigendem Ansprechen auf die PPI-Therapie kann man erwägen, zusätzlich zum Protonenpumpenhemmer vor dem Einschlafen einen H2-Blocker zu verabreichen. Dazu konnten Studien zeigen, dass die abendliche Gabe des H2-Blockers nächtliche Säuredurchbrüche effektiv verhindert.
Der Wert der Maßnahme ist jedoch umstritten, da bekannt ist, dass H2-Blocker zu einer Tachyphylaxie führen. Damit erscheint ein langfristiger Erfolg durch die abendliche Gabe des H2-Blockers als sehr unwahrscheinlich.
Gastroösophageale Refluxkrankheit vorbeugen, Sodbrennen und Rückfall bei GERD vermeiden
Problematisch bei der GERD-Therapie der Refluxkrankheit ist es, dass ein ausreichend hoch dosierter PPI zwar praktisch jede Refluxösophagitis zur Abheilung bringt. Dass aber dann bereits innerhalb des ersten Jahres mit sehr hoher Wahrscheinlichkeit ein Rückfall auftritt. An die akute Behandlung sollten Patienten daher im Allgemeinen eine Erhaltungstherapie anschließen.
Die meisten Patienten können mit der halben Akuttherapie-Dosis ein Wiederauftreten vermeiden. Bewährt hat sich das Konzept der so genannten „on demand“ Therapie als wirkungsvolle und kostengünstige Alternative zur Dauertherapie.
Und zwar insbesondere bei Patienten mit NERD und bei Patienten mit leichter Refluxösophagitis. „On demand“ Therapie bedeutet, dass der Patient seinen PPI nur beim Auftreten von Symptomen der Refluxkrankheit wie eben Sodbrennen einnimmt.
Barrett-Ösophagus
Von einem Barrett-Ösophagus spricht man, wenn als Folge einer GERD das Plattenepithel im distalen Ösophagus durch Zylinderepithel ersetzt wird. Patienten mit Barrett-Ösophagus haben ein erhöhtes Risiko, ein Adenokarzinom des Ösophagus zu entwickeln, wobei die Inzidenz jedoch deutlich niedriger ist als früher vermutet: Man schätzt derzeit, dass die jährliche Inzidenz an Adenokarzinomen bei Patienten mit Barrett-Ösophagus 0,5% beträgt.
Die gastroösophageale Refluxkrankheit mit Sodbrennen als wichtigstes Symptom nimmt während der letzten Jahrzehnte deutlich zu. Das ist dafür verantwortlich, dass die Inzidenz des Adenokarzinoms des Ösophagus im selben Zeitraum um das 2 bis 6fache zugenommen hat.
Durch langfristige Säuresuppression nimmt bei Patienten mit Barrett-Ösophagus der Differenzierungsgrad des Barrettepithels zu. Und gleichzeitig nimmt die Proliferationsrate ab.
Ob die Dauertherapie mit PPI bei Barrett-Ösophagus das Risiko der Entwicklung eines Ösophaguskarzinoms senken kann, ist nicht schlüssig beweisen. Dazu gibt es jedenfalls keine Studien. Trotz des Fehlens solcher Studien raten viele Ärzte jedoch den Patienten dennoch zu einer PPI-Dauertherapie.
Literatur:
Zheng Z, Shang Y, Wang N, Liu X, Xin C, Yan X, Zhai Y, Yin J, Zhang J, Zhang Z. Current Advancement on the Dynamic Mechanism of Gastroesophageal Reflux Disease. Int J Biol Sci. 2021 Oct 3;17(15):4154-4164. doi: 10.7150/ijbs.65066. PMID: 34803489; PMCID: PMC8579455.
Scarpignato C, Sloan JA, Wang DH, Hunt RH. Gastrointestinal pharmacology: practical tips for the esophagologist [published online ahead of print, 2020 Aug 21]. Ann N Y Acad Sci. 2020;10.1111/nyas.14447. doi:10.1111/nyas.14447
Catiele Antunes; Sean A. Curtis. Gastroesophageal Reflux Disease. Last Update: July 18, 2021. StatPearls [Internet].
Savarino E, Bredenoord AJ, Fox M, Pandolfino JE, Roman S, Gyawali CP; International Working Group for Disorders of Gastrointestinal Motility and Function. Expert consensus document: Advances in the physiological assessment and diagnosis of GERD. Nat Rev Gastroenterol Hepatol. 2017 Nov;14(11):665-676. doi: 10.1038/nrgastro.2017.130. Epub 2017 Sep 27.