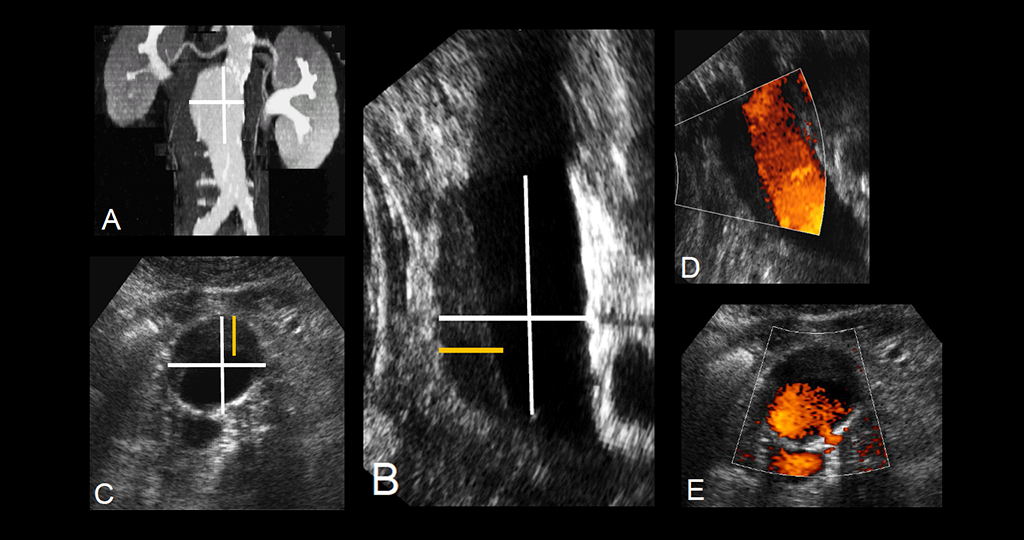
Die rechtzeitige Diagnose Bauchaortenaneurysma vor einer tödlichen Ruptur ermöglicht einen minimalinvasiven oder offenen chirurgischen Eingriff.
Das Bauchaortenaneurysma zählt durch die Gefahr einer Ruptur zu den zehn häufigsten Todesursachen. Dabei sind Symptome nur sehr schwer zu deuten und die Diagnose Bauchaortenaneurysma kompliziert zu stellen. Neben diffusen Bauchschmerzen oder Rückenschmerzen kann in Einzelfällen ein unterschiedlicher Puls in den Leisten auffallen.
Risiko für ein Aneurysma
Risikofaktoren für die Ausbildung eines Aneurysmas sind vor allem Rauchen und der Bluthochdruck. Als Aneurysma wird dabei die Aussackung aller drei Wandschichten um mehr als drei Zentimeter gewertet. Häufig führen Betroffene ein beschwerdefreies Leben mit einem Bauchaortenaneurysma, die gefährliche Aussackung wird meist nur zufällig bei Routineuntersuchungen des Bauchraumes entdeckt (Weskott, Hans-Peter, Contrast-Enhanced Ultrasound, Uni-Med Verlag 2013, Kapitel 7: Abdominal aortic pathologies and follow-up after endovascular aneurysm repair [EVAR] by Dirk-André Clevert).
Unter dem Strich empfehlen Experten der Deutschen Gesellschaft für Ultraschall in der Medizin e. V. (DEGUM) für Männer ab dem 65. Lebensjahr die einmalige Screeninguntersuchung der Bauchschlagader.
Denn die Ultraschall-Untersuchung zur rechtzeitigen Diagnose Bauchaortenaneurysma kann nachweislich das Sterberisiko verringern. Im Oktober 2016 hat man in Deutschland beschlossen, dass gesetzlich krankenversicherte Männer ab 65 Jahren Anspruch auf ein einmal durchgeführtes Ultraschallscreening zur Früherkennung von Bauchaortenaneurysmen haben.
DEGUM-Experten empfehlen darüber hinaus Patienten mit einem besonderen Risikoprofil und Frauen in dieses Untersuchungsprogramm einzuschließen. Wenngleich Frauen deutlich seltener an einem Bauchaortenaneurysma leiden. Ein besonderes Risikoprofil haben beispielsweise Patienten mit einer Fettstoffwechselerkrankung, Diabetes, Bluthochdruck sowie starke Raucher ab dem 55. Lebensjahr.
Nach der rechtzeitigen Diagnose Bauchaortenaneurysma kann ein Eingriff Leben retten
Wird das Bauchaortenaneurysma rechtzeitig vor seiner Ruptur erkannt, kann es durch einen minimalinvasiven oder offenen chirurgischen Eingriff behandelt werden. Auch bei weniger fortgeschrittenen Aussackungen kann durch Minimierung der Risikofaktoren und durch Kontrollen günstig auf den Gesamtverlauf eingewirkt werden.
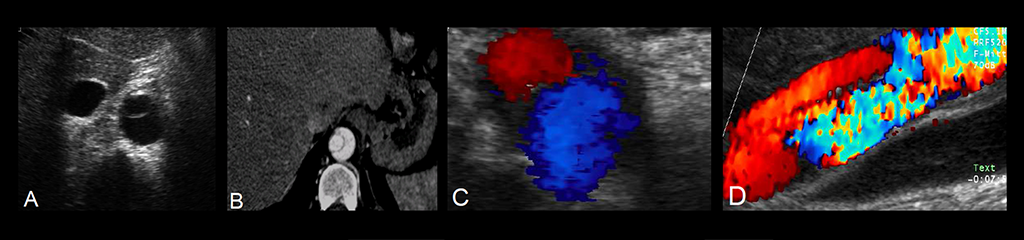
dünne Septum ist allerdings schnell zu übersehen, sodass neben der Erfahrung des Untersuchers auch
die Qualität des Ultraschallgerätes zu berücksichtigen ist. In den Abbildungen C (axial) und D (sagittal)
werden das wahre und das durch den Einriss entstandene falsche Gefäßlumen unterschiedlich
farbkodiert in der Duplexsonografie erfasst.
Schonendes Verfahren mittels Ultraschall
Seit geraumer Zeit steht auch nach einer solchen Behandlung ein schonendes Kontrollverfahren mittels Ultraschall zur Verfügung. Hierzu verabreicht der Chirurg Mikrobläschen über die Vene in geringster Dosis (circa 1,2 Milliliter). Damit lässt sich die Durchblutung der eingebrachten Prothese darstellen.
Diese Untersuchung wurde bislang im Computertomografen (CT) durchgeführt. Das ist aber aufgrund der Strahlenexposition und Kontrastmittel (KM), die potenziell nierenschädigend (nephrotoxisch) sein können, nur bedingt für die notwendige jahrelange Kontrolle auf ein Leck zwischen der eingebauten Prothese und dem Aneurysmasack beim Aortenaneurysma (Endoleak) geeignet.
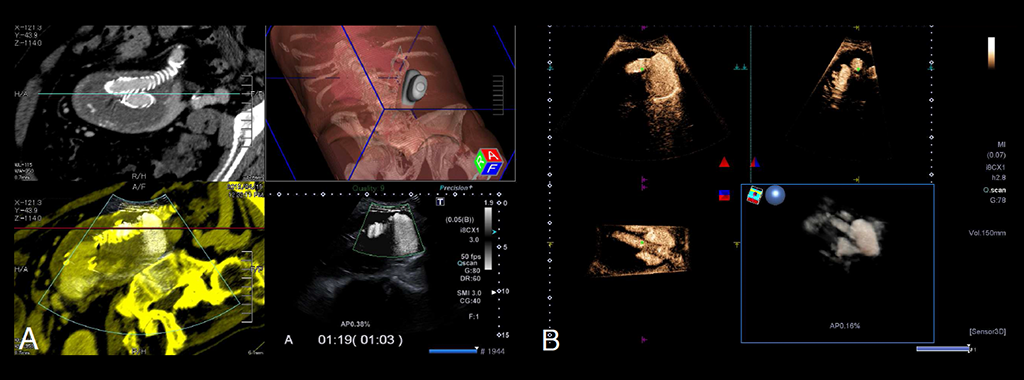
Aus radiologischer Sicht bietet sich zusätzlich die Untersuchung in sogenannter Bildfusion an. Dabei werden Datensätze von digitalen Bildgebungs- und Kommunikationsverfahren (DICOM) aus der Ausgangskontrolle mittels Angio-Computertomograf (CT) mit dem aktuellen Ultraschallbild überlagert. Die Methode bietet die gewohnt gute morphologische Übersicht und die hohe Detailauflösung des Ultraschalls.
Zudem wird mit dem Ultraschallkontrastmittel (CEUS-Verfahren) die Durchblutung von Organen besonders exakt dargestellt (Perfusionsdarstellung). Die so erzeugten Bilder sind gut reproduzierbar und unter den Kollegen der Gefäßchirurgie interdisziplinär demonstrierbar.
Aneurysma oder Einriss der Bauchschlagader erkennen
Ein Spezialist sollte jedenfalls die akute Situation, also das symptomatische Aneurysma oder der Einriss der Bauchschlagader (Dissektion), im Notfall erkennen können. Hierzu gibt es für Berufsanfänger das sogenannten FAST-Ultraschall-Training, um einen Einriss oder ein Aneurysma zu erkennen. Internisten, Chirurgen, Notfallmediziner sowie Radiologen können auch im Rahmen von Routineuntersuchungen kompetent geschult werden, die Ultraschalldiagnostik standardisiert durchzuführen.
Quelle:
Statement »Schwerwiegende Diagnose Bauchaortenaneurysma rechtzeitig stellen – ist ein Screening zu empfehlen? « Univ.-Prof. Dr. med. Thomas Fischer, Leitender Oberarzt (Campus Manager). Leiter des Interdisziplinären Ultraschall-Zentrums / Institut für Radiologie am Campus Charité Mitte (CCM) Berlin. Stellv. Leiter der Sektion Radiologie bei der DEGUM; DEGUM-Stufe III anlässlich der PK „Gefäßerkrankungen erkennen und behandeln – mit Ultraschall schnell, zuverlässig und schonend“ der Deutschen Gesellschaft für Ultraschall in der Medizin (DEGUM), Dezember 2016, Berlin